Tutte le attività
Questo elenco si aggiorna automaticamente
- Meno recenti
-

Piezoclean by Dr. Giacomo Tarquini E Impianto Post-estrattivo Immediato: Descrizione Del Protocollo Chirurgico
Giacomo Tarquini ha postato un topic in Odontoiatria Clinica
GIACOMO TARQUINI, DDS - IMMEDIATE IMPLANT WITH RIDGE PRESERVATION.mp4 PER ULTERIORI DETTAGLI: Errori, Complicanze e Insuccessi In Chirurgia Orale e Implantare: Come Evitarli, Come Gestirli-
- piezoclean
- impianto immediato
- (e altri 2 tag)
-
Per informazioni e iscrizioni, clicca qui
-
Function-driven Orthodontics Dal Meaw Al Geaw: L'evoluzione Della Tecnica Del Prof Sato. Dalla Teoria Alla Pratica Clinica 2026
Francesco Simoni ha postato un topic in Ortodonzia M.E.A.W.
Per vedere il programma completo e per iscriverti, clicca qui -

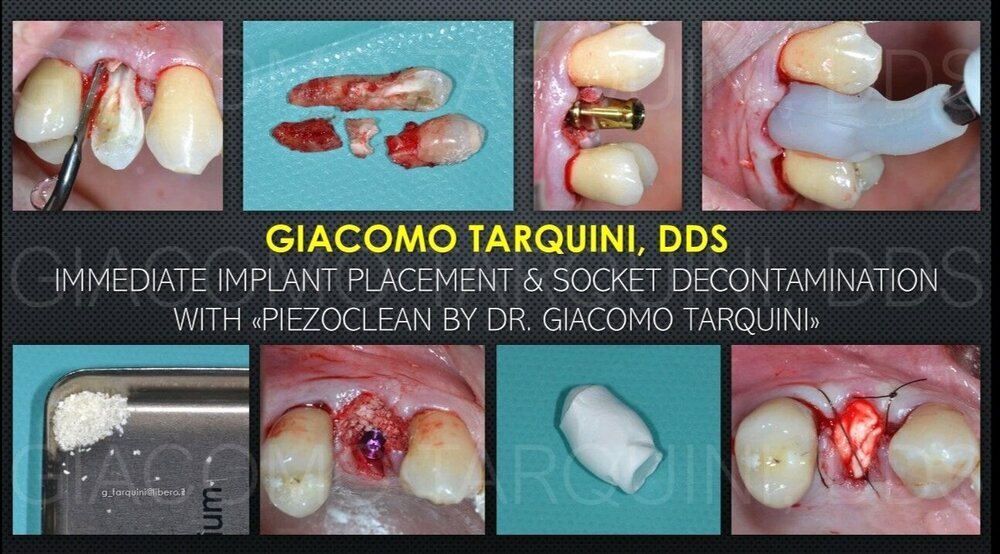
Impianti Post-estrattivi in Siti Infetti Piezoclean by Dr. Giacomo Tarquini: Descrizione di Un Caso Clinico
Giacomo Tarquini ha postato Un Articolo in Implantologia
Introduzione: Il successo degli impianti post-estrattivi immediati ha dimostrato di poter essere assolutamente paragonabile a quello ottenuto da un approccio di tipo differito o ritardato (Chen, IJOMI 2004). Alcuni Autori (Novaes, IJOMI 1995) difendono la possibilità di inserire impianti post-estrattivi immediati anche in siti infetti in associazione a un piano di profilassi antibiotica e ad un accurato debridement dell'alveolo. Una recente review sistematica della letteratura (Kaur, JIAP 2021) ha dimostrato come il successo di impianti inseriti in siti affetti da malattia parodontale sia sovrapponibile a quello di impianti inseriti in siti sani. Unitamente a questo protocollo chirurgico ormai da tempo acclarato, nel tentativo di diminuire ulteriormente il rischio di infezioni postoperatorie è possibile sfruttare le documentate proprietà della cavitazione ultrasonica all'interno dell'alveolo post-estrattivo allo scopo di decontaminare anche le zone difficilmente raggiungibili da strumenti manuali (Tarquini, Implant Tribune 2021; Tarquini, DT Online Magazine 2021). Procedura chirurgica: Protesi definitiva in CrCo: Conclusioni: La cavitazione ultrasonica ha dimostrato di essere estremamente efficace nella distruzione del biofilm batterico adeso ad una superficie anche a livello microscopico, principalmente per effetto della formazione di microstreaming acustico e onde d'urto. Il presente articolo ha illustrato l'impiego del dispositivo “PIEZOCLEAN by Dr. Giacomo Tarquini” come ausilio ai tradizionali metodi di debridement dell'alveolo nell'inserimento di impianti post-estrattivi immediati in siti infetti. Per ulteriori approfondimenti: CLICK HERE -

Impianti Post-estrattivi in Siti Infetti Piezoclean by Dr. Giacomo Tarquini: Descrizione di Un Caso Clinico
Giacomo Tarquini ha postato un topic in Odontoiatria Clinica
Introduzione: Il successo degli impianti post-estrattivi immediati ha dimostrato di poter essere assolutamente paragonabile a quello ottenuto da un approccio di tipo differito o ritardato (Chen, IJOMI 2004). Alcuni Autori (Novaes, IJOMI 1995) difendono la possibilità di inserire impianti post-estrattivi immediati anche in siti infetti in associazione a un piano di profilassi antibiotica e ad un accurato debridement dell'alveolo. Una recente review sistematica della letteratura (Kaur, JIAP 2021) ha dimostrato come il successo di impianti inseriti in siti affetti da malattia parodontale sia sovrapponibile a quello di impianti inseriti in siti sani. Unitamente a questo protocollo chirurgico ormai da tempo acclarato, nel tentativo di diminuire ulteriormente il rischio di infezioni postoperatorie è possibile sfruttare le documentate proprietà della cavitazione ultrasonica all'interno dell'alveolo post-estrattivo allo scopo di decontaminare anche le zone difficilmente raggiungibili da strumenti manuali (Tarquini, Implant Tribune 2021; Tarquini, DT Online Magazine 2021). Procedura chirurgica: Protesi definitiva in CrCo: Conclusioni: La cavitazione ultrasonica ha dimostrato di essere estremamente efficace nella distruzione del biofilm batterico adeso ad una superficie anche a livello microscopico, principalmente per effetto della formazione di microstreaming acustico e onde d'urto. Il presente articolo ha illustrato l'impiego del dispositivo “PIEZOCLEAN by Dr. Giacomo Tarquini” come ausilio ai tradizionali metodi di debridement dell'alveolo nell'inserimento di impianti post-estrattivi immediati in siti infetti. Per ulteriori approfondimenti: CLICK HERE-
- piezoclean
- impianti post-estrattivi immediati
-
(e altri 1 tag)
Taggato come:
-
Antonino Gargano si è registrato sul forum
-
Corso Teorico Pratico di Dissezione Su Cadavere. Tecniche di Chirurgia Orale E Implantare 2025
Francesco Simoni ha postato un topic in Chirurgia Orale e Implantare
Per vedere il programma completo e per prenotare un posto, clicca qui -
Le Trasposizioni Dentarie: Autotrapianti E Reimpianti 2025
Francesco Simoni ha postato un topic in Trasposizioni Dentarie
Per vedere il programma completo e per iscriverti, clicca qui -

Rimozione Di Impianto Endosseo Migrato Nel Seno Mascellare
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Riferimento bibliografico riguardante la tecnica di Caldwell-Luc modificata: un saluto Giacomo Tarquini- 19 commenti
-
- migrazione impianto
- seno mascellare
-
(e altri 1 tag)
Taggato come:
-

Dislocazione Accidentale Di Un Impianto Endosseo Dopo Rialzo Del Seno Mascellare: Un Caso Clinico
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Riferimento bibliografico riguardante la tecnica di Caldwell-Luc modificata: un saluto Giacomo Tarquini- 3 commenti
-
- migrazione impianto
- dislocazione impianto
- (e altri 3 tag)
-
Corso Pratico di Lembi E Suture in Chirurgia Orale E Implantare II Ed. 2025
Francesco Simoni ha postato un topic in Lembi e Suture
CORSO PRATICO DI LEMBI E SUTURE IN CHIRURGIA ORALE E IMPLANTARE Per vedere il programma completo e per iscriverti, clicca qui -
Corso Pratico di Lembi E Suture in Chirurgia Orale E Implantare I Ed. 2025
Francesco Simoni ha risposto a Francesco Simoni in Lembi e Suture
Foto dal corso -
Corso Semestrale Teorico Pratico di Odontoiatria Pediatrica 13° Edizione IV Sessione 2025
Francesco Simoni ha postato un topic in Pedodonzia
Per vedere il programma completo, il costo e per iscriverti, clicca qui -
Videocorso - Errori, Complicanze E Insuccessi in Chirurgia Orale E Implantare: Come Evitarli, Come Gestirli
Francesco Simoni ha postato un topic in Chirurgia Orale e Implantare
VIDEOCORSO - ERRORI, COMPLICANZE E INSUCCESSI IN CHIRURGIA ORALE E IMPLANTARE: COME EVITARLI, COME GESTIRLI Relatore: Dott. Giacomo Tarquini Formazione online (il videocorso acquistato sarà visibile nell'area personale del sito corsi, pronto per essere guardato in qualsiasi momento) PER ACQUISTARE IL VIDEOCORSO, CLICCA QUI L’attuale grado di evoluzione delle procedure di chirurgia orale, implantare e parodontale consente il raggiungimento di risultati clinici altamente sicuri e predicibili: tuttavia, scarsa attenzione è stata dedicata all’individuazione e alla gestione di tutti quegli errori procedurali, nonché dei numerosi fattori di rischio locali e sistemici che possono influire negativamente su tali risultati, portando alla comparsa di complicanze e insuccessi sia immediati che tardivi. Il Corso si rivolge ai Colleghi Medici specialisti e Odontoiatri che desiderano approfondire le tematiche relative alla prevenzione e alla gestione dei piu’ frequenti errori diagnostico-terapeutici e delle complicanze intra e post-operatorie, oltre che all’individuazione di tutti quei fattori di rischio locali e sistemici che sono all’origine di un possibile insuccesso chirurgico. Dall’accoglimento delle richieste del paziente alla corretta impostazione del piano di trattamento chirurgico, verranno analizzati e discussi tutti gli errori piu’ frequentemente commessi in sede di diagnosi, discussione e pianificazione che spesso conducono a ridotte percentuali di accettazione della terapia proposta. Un’ampia sezione riguarderà l’analisi approfondita dei passaggi tecnici piu’ delicati - propri di ogni procedura chirurgica - che piu’ frequentemente possono esitare in complicanze immediate o tardive (dall’ errato posizionamento di un impianto endosseo, all’esposizione delle membrane barriera, cosi’ come alla gestione di perforazioni oro-antrali) allo scopo di aumentare la sicurezza e l’affidabilità delle nostre procedure. Ampio spazio sarà inoltre riservato alla discussione delle tecniche e dei materiali di sutura, altro elemento essenziale per una chirurgia di successo. Tutti gli argomenti trattati saranno affrontati seguendo una didattica di tipo “Step-by-Step”. IL PROGRAMMA (durata del videocorso 9 ore e 30 minuti) Anatomia topografica di interesse chirurgico: localizzazione delle limitanti anatomiche e prevenzione delle complicanze Discussione e pianificazione del caso clinico: i passi fondamentali per prevenire insuccessi Richieste e aspettative del paziente: tra sogno e realtà Dalla progettazione implantare all’analisi dei tessuti duri e molli Impianti post-estrattivi immediati: opportunità o rischio? Impianti post-estrattivi in siti infetti: evidenze scientifiche e miti da sfatare Malposizionamento implantare: come evitare rischi immediati e complicanze tardive Rimozione di impianti fratturati: protocolli chirurgici a confronto Chirurgia rigenerativa in implantoprotesi: riconoscere i pericoli, evitare gli errori Rialzo del seno mascellare: dall’evoluzione della tecnica alla gestione delle complicanze Valutazione O.R.L. del paziente candidato a chirurgia del seno mascellare Prevenzione e gestione delle perforazioni della membrana di Schneider Diagnosi e terapia delle neoformazioni nel seno mascellare Migrazione di impianti nel seno mascellare: come prevenire, come risolvere Processi decisionali in chirurgia parodontale Lembi di accesso in chirurgia parodontale: quali le evidenze scientifiche? Terapia chirurgica vs non chirurgica: risultati a medio e lungo termine Rigenerazione Tissutale Guidata (GTR): evoluzione dei protocolli chirurgici Tecniche di preservazione della papilla interdentale Chirurgia ossea resettiva: quando, come e perchè Gestione dei tessuti duri e molli in chirurgia ossea resettiva Allungamento chirurgico di corona clinica: evitare l’errore iatrogeno, gestire le complicanze Complicanze locali in chirurgia orale: vascolari, infettive e neurologiche Danni e complicanze da anestesia locale: evidenze scientifiche e pratica clinica Diagnosi e trattamento delle perforazioni oro-antrali: protocolli chirurgici a confronto Lembo trapeziodale a scorrimento palatino Lembo di bolla del Bichat Lembo combinato Lembo palatino ruotato Fattori di rischio sistemici in chirurgia orale Prescrizione farmacologica e gestione del periodo postoperatorio PER ACQUISTARE IL VIDEOCORSO, CLICCA QUI -
Videocorso - Il Rialzo Del Pavimento Del Seno Mascellare Per Via Crestale: Quando la Semplicità Incontra la Predicibilità
Francesco Simoni ha postato un topic in Rialzo del seno per via crestale
VIDEOCORSO - IL RIALZO DEL PAVIMENTO DEL SENO MASCELLARE PER VIA CRESTALE: QUANDO LA SEMPLOCITÀ INCONTRA LA PREDICIBILITÀ Relatore: Dott. Mirko Andreasi Bassi Formazione online (il videocorso acquistato sarà visibile nell'area personale del sito corsi, pronto per essere guardato in qualsiasi momento) PER ACQUISTARE IL VIDEOCORSO, CLICCA QUI Il ridotto spessore del processo alveolare, nei casi di moderata atrofia del mascellare superiore, crea una limitante anatomica all’inserimento di impianti. Il rialzo del pavimento del seno mascellare per via crestale (RPSMVC) è oggi una tecnica predicibile, ormai entrata nella routine della pratica clinica e strumento indispensabile nel bagaglio pratico dell’implantologo. Nel corso degli anni si sono affacciate un numero sempre crescente di nuove metodiche e procedure tra le quali è necessario che il clinico si orienti al fine di poterle applicare nelle diverse situazioni operative. Il videocorso si pone come obiettivo quello di permettere a tutti di gestire i casi di RPSMVC in maniera autonoma. IL PROGRAMMA (durata del videocorso 3 ore e 50 minuti) Atrofia del mascellare superiore: basi biologiche e programmazione terapeutica. Valutazioni pre-operatorie: esame radiografico ed esame clinico. Rialzo crestale vs rialzo laterale. Tecniche di discontinuazione crestale del pavimento del seno mascellare: tecniche osteotomiche; tecniche che fanno uso di strumenti rotanti; tecniche ultrasoniche La tecnica di Zaninari modificata. La tecnica con Espansori Conici Filettati. La tecnica ultrasonica con inserto MAB. La tecnica con frese Sinus Lift Drill e Model Compact Drll. La tecnica fluido dinamica HiSilift con Sinus Easy Fluid. Scelta dell’impianto e del materiale da innesto e tecniche di prelievo di osso autologo intraorale (Bone scraper e Bone Graft Drill) PER ACQUISTARE IL VIDEOCORSO, CLICCA QUI -

Rigenerazione Tissutale Guidata In Difetti Infraossei Profondi
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Qualche immagine per mostrare il "prima" e il "dopo" la terapia rigenerativa: Per ulteriori approfondimenti: Full Immersion In Parodontologia Clinica: Dalla Diagnosi Alla Terapia (Livello Base) un saluto Giacomo Tarquini- 32 commenti
-
- G.T.R.
- rigenerazione guidata
-
(e altri 1 tag)
Taggato come:
-

Rigenerazione Tissutale Guidata (GTR) Di Difetto Intraosseo Su Molare Inferiore
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Un recente articolo sul caso clinico in oggetto: Tarquini G. Rigenerazione tissutale guidata su difetti intraossei profondi con anatomia complessa. Perio Tribune Italian Edition; 1/2025: 10-15- 3 commenti
-
- 1
-

-
- secondo molare mandibolare
- rigenerazione tissutale guidata
- (e altri 5 tag)
-
Estetica E Funzione Nelle Riabilitazioni Complesse Corso di Gnatologia Secondo la Filosofia Della Scuola di Vienna Del Prof. Rudolf Slavicek, Tecnica Omrt Bassetti I Ed. 2025
Francesco Simoni ha risposto a Francesco Simoni in Gnatologia Slavicek
Foto dal corso -
Corso Teorico Pratico di Gnatologia 2025
Francesco Simoni ha risposto a Francesco Simoni in Gnatologia
Foto dal corso -

Impianto Extra-Wide post-estrattivo Immediato: Un Caso Clinico
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Un interessante articolo sulla recente classificazione degli alveoli post-estrattivi in base alla possibilità di espansione del setto interradicolare mediante frese da osseodensificazione: -

Tecnica Combinata di Preparazione Del Sito Implantare Nei Siti Postestrattivi Immediati: Descrizione di Un Caso Clinico
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Un interessante articolo sulla recente classificazione degli alveoli post-estrattivi in base alla possibilità di espansione del setto interradicolare mediante frese da osseodensificazione:- 3 commenti
-
- versah
- impianti postestrattivi immediati
-
(e altri 1 tag)
Taggato come:
-

Tecnica Combinata di Preparazione Del Sito Implantare Nei Siti Postestrattivi Immediati: Descrizione di Un Caso Clinico
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Il protocollo di espansione del setto interradicolate pubblicato da Versah: Molar Septum Expansion Protocol- 3 commenti
-
- versah
- impianti postestrattivi immediati
-
(e altri 1 tag)
Taggato come:
-

'Incidental Attachment Loss' : Chi Era Costui?
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Un articolo riguardante il protocollo di Rigenerazione Tissutale Guidata (GTR) implementato nel trattamento delle lesioni incidentali localizzate (Incidental Attachment Loss) Tarquini G. Regeneration of intrabony defects using equine-derived biomaterials: A retrospective study- 3 commenti
-
- incidental attachment loss
- incidental loss of attachment
- (e altri 3 tag)
-

Rientro Chirurgico Dopo Procedura Di GTR Con Membrana In Pericardio Eterologo
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Tarquini G. Regeneration of intrabony defects using equine-derived biomaterials: A retrospective study.- 1 commento
-
- reentry surgery
- gtr
- (e altri 6 tag)
-

Papilla Reconstruction Technique: Descrizione di Un Caso Clinico
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Interessante riferimento bibliografico riguardante l'eziologia multifattoriale dell'assenza di papilla interdentale (Sharma & Park, 2010). From: Sharma AA, Park JH. Esthetic considerations in interdental papilla: remediation and regeneration. J Esthet Restor Dent. 2010;(22):18-30. -

'Incidental Attachment Loss' : Chi Era Costui?
Giacomo Tarquini ha risposto a Giacomo Tarquini in Odontoiatria Clinica
Riferimento bibliografico:- 3 commenti
-
- incidental attachment loss
- incidental loss of attachment
- (e altri 3 tag)
ODONTOline.it
Il Network
Hai bisogno di aiuto?